研究设计概述
NatPro是一项两臂、平行组、多中心、随机试验,研究改良自然FET和程序化FET与子痫前期之间的关系。我们将从7个全国性临床中心招募788名女性随机分组到改良的自然FET组或程序化FET组。每位研究参与者将有多达三个FET周期来体验活产。NatPro的主要结果是分配到改良自然周期FET方案的孕妇中子痫前期或孕产妇或胎儿死亡的比例与分配到程序化FET方案的孕妇的比例相比。先兆子痫的存在将由一个不公开的评审委员会评估,使用美国妇产科学院(American College of Obstetrics and Gynecology)最新的妊娠期高血压疾病标准。
研究监督、招募和资格
NatPro由美国国立卫生研究院/国家儿童健康与人类发展研究所资助。NatPro方案已由约翰霍普金斯大学医学院的单一机构审查委员会审查并批准。研究监测将由研究者指定的数据和安全监测委员会(DSMB)进行。DSMB将监督试验的进行,并就试验的继续、研究参与者的安全问题和试验进行向NatPro指导委员会提出适当的建议。
西班牙语和英语的研究参与者将从美国各地研究地点的生育诊所招募。潜在参与者将通过医疗记录审查、与诊所工作人员沟通以及在研究诊所张贴传单和小册子等书面材料来招募。所有个人标识符将保存在当地研究诊所的患者医疗记录中,不会作为NatPro的数据输入。
以下是所有NatPro参与者的入选标准。所有参与者必须计划接受FET,胚胎由自体卵母细胞创建,并计划转移到参与者的子宫。如果胚胎没有接受PGT非整倍体检测,则胚胎必须是在参与者年龄18-39岁时创建的,并且研究必须在参与者年龄小于42岁时进行。如果PGT测试表明创造了整倍体胚胎,参与者可以移植参与者在18-41岁之间创造的胚胎。每个有PGT测试结果的参与者必须至少有一个具有整倍体结果的玻璃化囊胚,如果没有PGT测试结果,则必须有一个质量一般或更好的玻璃化囊胚可供转移。除上述筛查标准外,参与者还必须满足以下标准:体重指数≤40,入组1年内宫腔筛查正常,月经周期24-35天,TSH正常,BMI > 30的女性,过去一年内糖化血红蛋白正常。完整的资格标准列表列在补充表中1.
研究流程、随机化和掩蔽
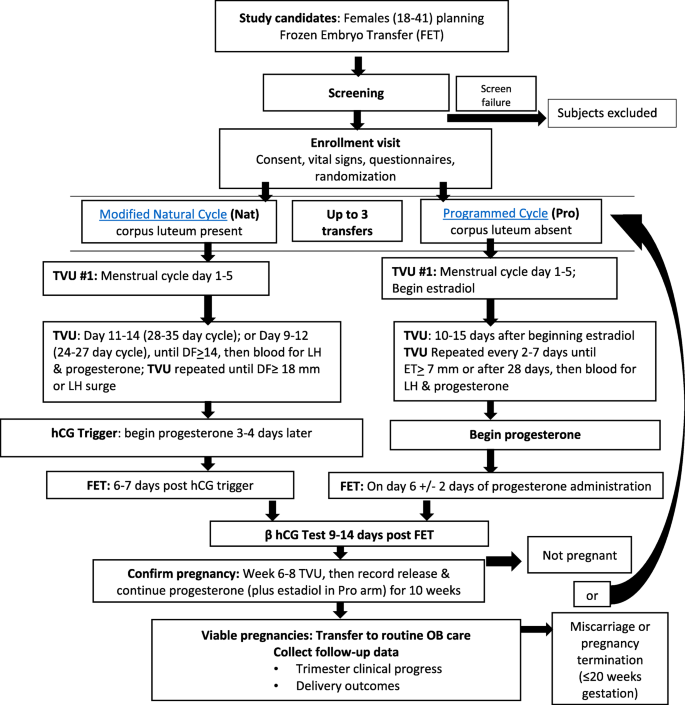
研究流程如图所示。1.NatPro参与者将通过使用隐藏的、远程的、计算机生成的算法进行随机化,以接受修改后的自然周期FET或编程周期FET。她们将被允许在他们的随机治疗组中完成最多三个周期,直到怀孕20周。如果参与者在妊娠20周前发生生化妊娠、流产、异位妊娠或终止妊娠,她将被允许继续接受方案并开始另一个FET周期,不超过三个周期。在研究中,怀孕20周的女性将不会开始另一个FET周期。一旦妇女被释放到产科护理,调查人员将通过三个月和怀孕后的电话联系和医疗记录收集来跟踪她们。
在随机和FET之间,女性将被要求完成第二组问卷,“匹兹堡睡眠质量指数”[25]、“FertiQoL”[26],以及一个评估参与者对研究过程满意度的工具。在妊娠期和孕后电话期间,网站将收集有关妊娠状态、药物、治疗和不良事件的数据。将在基线期和妊娠6-8周收集所有妇女的抽血和尿样,并可选择在稍后的时间点进行激素、蛋白质组学、脂质组学、代谢组学和其他潜在的子痫前期或其他妊娠并发症标志物的分析。数据收集详见表1.
数据协调中心(DCC)将使用不同长度的排列块生成治疗分配计划,按临床中心和PGT状态分层。虽然所有参与者、临床工作人员、现场调查人员和主要调查人员都不知道分配顺序,但他们将被揭露为治疗分配。只有参与分配治疗任务的DCC工作人员才会知道分配顺序。主要结果裁决委员会将被掩盖治疗分配。所有研究数据将存储在安全的远程服务器上,只有经过认证的人员才能访问。
干预措施
研究程序在两个治疗组的标准护理范围内,包括一些细节,如在程序组中使用雌二醇和黄体酮的选择,由治疗医生自行决定(图2)。1).为了确认黄体是否存在,我们将在两个周期方案中使用详细的超声和激素监测。参与者将被随机分配到包括排卵和黄体生成在内的改良自然周期或抑制排卵但不形成黄体的程序化周期。在确认约6-8周孕龄的可行妊娠后,两个治疗组的研究参与者将被释放到产科护理进行常规妊娠随访。
周期取消的标准包括:(1)未能在第28天发育出≥14毫米的卵泡(改良自然),(2)如果无法知道卵泡破裂的具体开始日期,则导泡破裂(改良自然),(3)子宫内膜腔内持续积液,(4)子宫内膜出现异常,之前未注意到,(5)未能达到子宫内膜厚度≥5毫米,或(6)在最后一次超声监测当天血清孕酮水平约≥1.5 ng/ml(程序化)。如果没有进行胚胎移植,取消的周期将不会被计算为参与者研究中的三个FET周期之一。
改进自然循环协议
该治疗方案被定义为一种改良的自然周期,其中参与者将使用hCG来协助胚胎移植的时机,并使用孕激素补充黄体期[27].hCG的管理将触发排卵,并防止完全依赖检测自发黄体生成素(LH)激增。
改良自然周期FET需要超声监测和血液激素测量,以获得hCG触发的最佳时机[27].通常,参与者在使用hCG和胚胎移植前通常会进行3次超声波检查。第一个是在基线1-5天进行经阴道超声检查。此超声将作为后期卵泡发育的比较器。在这次访问中,将收集血液样本进行激素测量、血脂谱和载脂蛋白水平。研究参与者还将收集尿液样本进行代谢组学分析。
第二次超声将在周期日11-14日对通常周期为28-35天的参与者进行。如果参与者的周期长度为24-25天,则第二次超声将在周期第9-10天进行。当优势卵泡达到至少14 - 16mm时,将抽取血清LH和血清孕酮。如果根据当地实验室标准没有LH激增(即< 20 IU)或孕激素约< 1.5 ng/ml,则将在1-2天内安排随访超声。如果需要,将进行额外的超声波检查,直到优势卵泡达到至少18-20毫米。
hCG管理和随后的胚胎移植将基于当前的建议[28].有两种情况下可以使用hCG。首先,如果参与者的优势卵泡至少为18 - 20mm,血清LH < ~ 20,她将在晚上被指示给予hCG,并将在7天后安排胚胎移植,如果研究医生建议,在±2天的窗口内。其次,如果参与者的血清LH激增,优势卵泡大小至少为14毫米,在测试结果出来后,她将被指示尽快使用hCG,并在LH水平超过20 IU/L后6天安排胚胎移植,如果研究医生建议,在±2天的窗口内。
如果LH < 20,参与者将在hCG给药后4天开始使用孕激素(最常见的是阴道孕激素100-200 mg,每天两次),如果没有LH激增,则在hCG给药后3天开始使用孕激素。她将继续接受孕激素治疗,直到验孕。如果参与者没有怀孕,她将停止使用孕激素;然而,如果她怀孕了,将继续使用孕激素,剂量不变,直到大约妊娠10周±2周,由研究医生自行决定。孕激素配方的选择将基于患者的偏好和医生的判断。
程控周期协议
在程序周期中,子宫内膜发育仅与给予雌二醇和孕酮有关。由于雌二醇对卵泡发育的抑制,没有排卵发生,转移的时间是基于外源性孕酮开始后的天数。肌肉注射孕激素将是本实验中最常用的方法,因为最近的数据支持在没有黄体的情况下,这种给药方法在持续妊娠中优于阴道注射孕激素[29].雌二醇的配方和剂量最常见的是口服雌二醇每日6毫克,但具体的给药途径和剂量将由研究者自行决定,这方面的所有目标都是抑制排卵和黄体的形成。
第一次经阴道超声将在月经周期的第1-5天进行,以提供一个比较,以排除后期卵泡发育。在第一次基线访视时,还将收集血液和尿液样本,与修改后的自然周期一样。
在使用雌二醇的第11-16天通过超声评估子宫内膜的厚度和形态。由于一些文献提示子宫内膜厚度< 7mm活产率较低,因此将继续使用起始剂量的雌二醇,并在2-7天内安排重复超声检查,以评估子宫内膜厚度是否已达到7mm [30.,31].
如果子宫内膜仍然小于7mm,可以增加雌二醇(口服或贴片或肌注)或添加阴道雌二醇。一旦子宫内膜厚度达到≥7mm,或者即使子宫内膜未达到7mm,在使用雌二醇28天后,参与者将开始使用孕激素。虽然给药的雌二醇剂量预计会抑制排卵和黄体的形成,但黄体缺失将被超声和血清孕酮水平记录为约1.5 ng/ml或更低,准确的截止值调整为当地标准。胚胎移植将在黄体酮注射的第6天进行,由研究人员自行决定±2天的灵活性。雌二醇和黄体酮都将继续使用,直到验孕。如果参与者没有怀孕,她将在确定无法怀孕时停止使用雌二醇和孕激素。如果她怀孕了,雌二醇和黄体酮将继续使用,通常没有剂量变化,直到大约妊娠10周±2周,由研究医生酌情决定。
结果评估和比较
主要结果将是被分配到改良自然周期FET方案的可活妊娠妇女中子痫前期或母胎死亡的比例与被分配到程序化FET方案的可活妊娠妇女的比例。我们的次要结果将是比较改良自然周期FET和程序周期FET之间的活产比例和具有严重特征的先兆子痫比例。最后,我们将比较两个治疗组在每三个月测量的胎儿生长情况以及与妊娠成功和婴儿健康相关的其他结果。
主要和次要结果的数据将通过从妊娠20周及之后到妊娠结束或活产收集的产科病历提取来收集。妊娠期高血压疾病将由蒙面的、训练有素的妇产科医生进行诊断,他们将使用美国妇产科医师学会对妊娠期高血压疾病的定义,该定义将先兆子痫定义为先前血压正常的妇女在妊娠20周后发生高血压(收缩压≥140 mmHg和/或舒张压≥90 mmHg,至少测量两次,间隔4小时),并伴有蛋白尿[32].
如果参与者没有蛋白尿但有新发高血压,则至少有以下一种额外症状表明存在子痫前期:血小板减少、新发肾功能不全、肝功能受损、肺水肿和脑或视觉症状。定义具有严重特征的先兆子痫的附加标准将是收缩压≥160 mmHg和/或舒张压≥110 mmHg,或HELLP综合征。
结果评估员将根据以下指定对每个高血压疾病病例进行分类。早发型子痫前期发生在妊娠34周之前。妊娠期高血压被定义为无蛋白尿的新发高血压,而慢性高血压被定义为怀孕前20周或怀孕前诊断的高血压。慢性高血压合并子痫前期,定义为慢性高血压妇女血压升高,蛋白尿新发或加重,或重度子痫前期的特征之一。如果患有先兆子痫的妇女出现新发大癫痫发作,则可诊断为子痫。
值得注意的是,如果ACOG在数据分析时改变了这些定义,则可以使用新的标准。
安全监测
安全监测将通过在每次研究访问和电话联系时向参与者提出结构化的封闭式问题积极进行,从入学到产后6周。参与者将被问及与研究治疗相关的已知和预期的副作用、整体健康状况的任何变化、新出现的症状、住院情况、对治疗的任何反应以及任何其他不良健康影响。
通过随访过程中积累的病历提取,收集更多的安全数据。将要求所有被释放到产科护理的参与者提供产科记录。有关产前期间任何住院治疗的信息将从怀孕期间的电话联系人中收集。
对于NatPro,不良事件根据人类研究保护办公室指南定义[33].所有不良事件将被记录并每年向约翰·霍普金斯医学院报告。DSMB将在每次预定的会议上收到掩模治疗组所有不良事件的报告。我们使用严重不良事件(sae)的标准定义[33],但常规分娩住院不被认为是NatPro的SAE。妊娠20周后的任何妊娠丢失或分娩后6周以内的新生儿死亡都将累积为急性急性呼吸道感染。所有sae将以快速的方式报告给sIRB、NICHD和DSMB。
样本量和功率
我们假设,与采用程序化周期的女性相比,采用改良自然周期实现可行妊娠的女性比例较低,会经历子痫前期。由于NatPro的主要终点是产科终点,我们基于三个FET周期的总体活孕率为50%的假设来计算样本量,因为只有那些活孕的患者才有发生主要终点的风险。样本容量的358名孕妇1:1比例分配到每个治疗组有80%功率检测的差异8.3%子痫前期假设可行的两组妊娠率50%,12.8%的比例的子痫前期孕妇使用编程周期场效应晶体管,和3.9%的女性进行自然循环场效应晶体管(相对危险度= 0.30),与一个双边错误比例为5%,使用预测子痫前期的比例数据来自vonVersen et al。21].在最终样本量为788名女性或每治疗组394名女性中,增加10%以抵消随访结果的潜在损失。这些计算是在SAS版本9.3中执行的。
统计方法
我们将对主要结局和次要结局使用意向治疗分析,并将包括所有在主要结局(子痫前期)FET后实现可行妊娠的妇女和所有在次要结局(活产比例)主要分析中的随机妇女,在这两种情况下,根据指定的治疗组进行分析。在初步分析中,死亡的参与者(女性、胎儿或两者均有)将被计算为具有主要结局,以避免死亡作为经历主要结局的竞争风险。
主要结果分析将是比较使用Fisher精确检验(显著性阈值为)实现可行妊娠的妇女中子痫前期或孕产妇或胎儿死亡的比例p= 0.049 (p值调整为中期分析),调整为临床和PGT状态。我们也会进行敏感性分析,包括[1]按协议分析,[2]将结果数据缺失的参与者归类为子痫前期,[3.]子痫前期评估对缺失结局的多重归因,[4]完整的个案分析,[5]仅对前两个治疗期进行限制性分析,以及[6]进行分层分析,以检查临床部位和PGT状态的可能影响。
根据上述样本量,并假设预测的累计活产比例为50-60%,我们预计能够将活产比例描述为大约±5%(95%置信区间)。虽然我们可能无法得出结论,改良自然周期中的活产比例不比程序化周期中的活产比例低,但我们将能够建立足够精确的活产比例,为临床决策提供信息。当观察到的活产比例在40-70%范围内变化时,95%置信区间的宽度没有明显变化。
二次分析还将包括使用Fisher精确检验(显著性阈值为)对治疗组之间具有严重特征的先兆子痫比例进行调整比较p= 0.05。最后,我们将比较两个治疗组在每三个月测量的胎儿生长情况,使用混合效应logistic回归模型并对协变量进行调整。显著性水平将设置为< 0.05水平,采用双侧检验。统计分析将使用R统计软件进行,并由独立分析师一式两份进行。