摘要
背景
动脉瘤性蛛网膜下腔出血(动脉瘤性蛛网膜下腔出血,SAH)可并发迟发性脑缺血,是导致SAH患者临床预后不良和死亡的主要原因。迟发性脑缺血可能与基底池充血引发血管痉挛有关。迄今为止,口服钙拮抗剂尼莫地平是国际指南认可的唯一预防血管痉挛的治疗方法。
在回顾性试验中,腰侧脑脊液引流已被证明是一种安全可行的措施,以清除基础池的血液,并减少各自研究人群中迟发性脑缺血和血管痉挛的发生率。然而,腰椎引流的疗效尚未在随机对照试验中进行前瞻性评估。
方法/设计
这是一项两组随机对照试验方案,比较早期持续腰椎脑脊液引流和标准神经重症监护的干预组与仅接受标准神经重症监护的对照组。患有第一次动脉瘤性蛛网膜下腔出血的成年人,其动脉瘤已通过卷绕或夹持的方式固定,有资格参加试验。早期脑脊液引流(固定动脉瘤后< 72小时开始)的效果将以以下方式衡量:主要终点为6个月后的残疾,由盲法研究者通过个人访问或使用改进的兰金量表进行标准化电话访谈评估。次要终点包括6个月后的死亡率、血管造影血管痉挛、经颅多普勒超声(TCD)两脑中动脉平均流速和出院后6个月分流器插入率。
讨论
在这里,我们提出了一项多中心前瞻性随机对照试验的研究设计,以调查早期应用腰椎引流是否能改善动脉瘤性蛛网膜下腔出血后的临床结果。
试验注册
www.clinicaltrials.gov标识符:NCT01258257
背景
非创伤性蛛网膜下腔出血(SAH)是中风的主要原因,约占中风病例的1-7%。在80%的sah病例中,出血的来源是破裂的脑动脉瘤[1,2].早期出血的严重程度和蛛网膜下腔出血引起的并发症对患者的预后很重要。动脉瘤性蛛网膜下腔出血一旦发生,患者在急性期主要受到两个不同问题的威胁。首先,他们可能经历进一步的,往往更严重的出血,其次,他们可能遭受由迟发性脑缺血(DCI)引起的迟发性神经退化(DND)。DCI的后果可能是短暂性的,也可能导致伴有持续性神经功能障碍或死亡的脑梗死。
第一个问题,动脉瘤再出血,是通过快速的脑血管成像和随后的动脉瘤破裂治疗来解决的,从而防止再出血。动脉瘤的治疗可以通过开颅术和手术切除动脉瘤进行,也可以使用血管内技术,用小铂线圈堵塞动脉瘤。
第二个问题,DCI,更难识别和处理。动脉瘤性SAH患者出现DND,发生率为30 - 60% [3.].可能由脑积水、脑水肿、发热、癫痫发作、电解质异常和DCI引起。与DCI/脑梗死密切相关的是为大脑供血的血管的收缩反应,称为血管痉挛[4].导致血管痉挛性血管收缩的病理机制尚不完全清楚[5]并且血管痉挛与DCI发展的定量相关性不如先前假设的那么明确[6].
DND伴随x线血管痉挛的临床体征是可变的,取决于受影响的血管,包括精神状态的改变、失语、偏瘫或任何其他局部性神经功能缺损。这种情况的后果通常包括永久性的神经功能缺损和因脑梗死和随后的脑疝而死亡。DCI、DND和血管痉挛可能有因果关系,但也可能彼此独立存在。血管痉挛可能是无症状的,临床没有明显的患者病情恶化或外部环境,如深度镇静,可能会阻止临床发现血管痉挛引起的恶化。
由于DND的病因不明确,临床判断对血管痉挛的预测和识别并不可靠。因此,数字减影血管造影术是检测血管痉挛的首选方法。血管痉挛可能出现在近端血管,远端血管分支,或两者都有。
目前公认的预防DCI的唯一措施是预防性应用钙通道阻滞剂尼莫地平[7].更新的治疗方法,迄今尚未列入官方指南,但在几个中心采用,包括他汀类药物和镁[8].
一种假说认为,血管造影血管痉挛发生的可能性与基底池的血量有关。根据这种考虑,一种预防策略是尽早清除尽可能多的这种血液。如果切除动脉瘤,可以在术中通过打开末梢椎板和从基底池冲洗血液来实现。尽管前景看好,但针对这一措施有效性的研究结果尚无定论[9].如果使用血管内入路固定动脉瘤,这种方法是不可行的。
通过外脑室引流过度清除脑脊液(CSF)不能预防血管痉挛,并可能导致较高的出血后分流依赖发生率[10,11].据推测,这是因为动脉瘤性蛛网膜下腔出血后,血液沉淀并凝结在基底池,因此只有较轻的脑脊液通过心室引流被移除。
应用腰椎引流术已被提议作为解决基底池血液凝固的另一种方法。在两项对动脉瘤性蛛网膜下腔出血患者的回顾性研究中,这种入路的安全性得到了证实[12,13].其中一项研究探讨了手术切除后的放射学和临床结果[12],而另一个则是血管内盘绕后的结果[13].两项研究均显著降低了血管造影血管痉挛的发生率,并改善了格拉斯哥结局量表(GOS)测量的临床结局。因此,针对这种新方法的有效性的前瞻性研究是有必要的,目前正在进行(EARLYDRAIN).
E的目的ARLYDRAIN研究目的:探讨腰椎引流治疗脑动脉瘤破裂急性蛛网膜下腔出血的疗效。假设动脉瘤性蛛网膜下腔出血后早期应用腰椎引流可改善出血后6个月的预后,通过改进的Rankin评分来衡量。此外,据推测,这种假定的临床效果将是由于脑血管痉挛发生率的降低和脑缺血的延迟。因此,患者出院时血管造影血管痉挛的发生率和CCT显示的新梗死的发展将是本研究的次要终点之一。
方法
研究设计
本研究是按照《赫尔辛基宣言》进行的。该研究获得了弗里德里希-亚历山大大学医学院伦理委员会的伦理批准Erlangen-Nürnberg(参考编号:4171)。
EARLYDRAIN该研究是一项两组随机对照试验,比较早期持续腰椎脑脊液引流和标准神经重症监护的干预组与仅接受标准神经重症监护的对照组。该研究由德国国家研究小组进行,该研究由神经外科中心组成,每年至少治疗30例动脉瘤性蛛网膜下腔出血患者。数据管理和监测将由位于德国柏林Charité大学医学院的柏林中风研究中心(CSB)进行。
本研究招募了患有动脉瘤性蛛网膜下腔出血(SAH)并已完全消除病因性动脉瘤的患者。动脉瘤治疗方法的选择是由负责照顾患者的神经血管团队自行决定的,而不是由研究方案规定的。所有医疗都是根据当地的指导方针和标准操作程序进行的。
受试者纳入标准
年龄:18岁或以上
第一个动脉瘤性蛛网膜下腔出血
发病前改良Rankin量表得分0(“完全没有症状”)或1(“尽管有症状,但没有明显的残疾”)
动脉瘤治疗在初次出血后48小时内进行。
患者或其法定代表人的知情同意。如果患者没有能力给予知情同意,也没有法定代理人,则可以由既不参与患者治疗也不参与试验的独立医生给予知情同意。
受试者排除标准
非动脉瘤性蛛网膜下腔出血
ct初扫未见出血(Fisher I级)
怀孕
同时参与另一项介入试验(参与观察性试验不是排除标准)
预期寿命低于1年的其他原因,而不是目前的SAH
其他可能影响治疗的严重疾病
腰椎引流治疗的其他明确禁忌症(如入院CCT中基底池缺失或受压)
干预措施
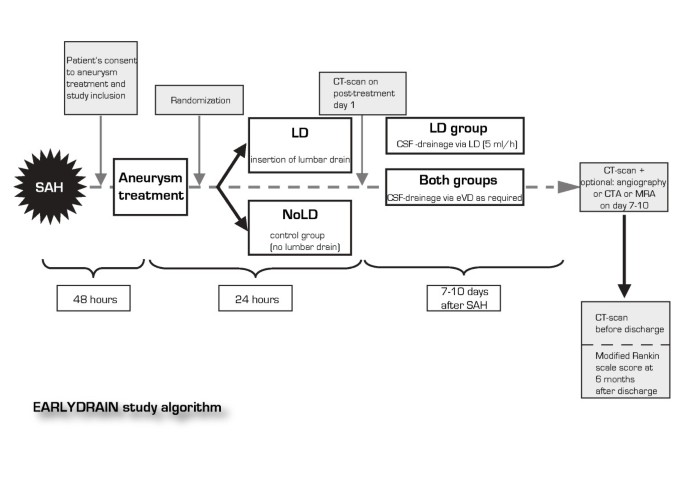
为了避免意外引流导致动脉瘤过早破裂,在选择首选方法固定动脉瘤后,随机进行研究并最终放置腰椎引流管(图1).腰椎引流组(ld组)的每个患者在动脉瘤治疗所需的麻醉期间接受腰椎引流。腰椎引流管插入蛛网膜下腔采用标准的完全无菌技术。这是在开始抗凝或抗血小板治疗之前进行的,有时在血管内盘绕后进行。术后脑CCT扫描在动脉瘤治疗后24小时内进行。如果手术后神经系统恶化,强烈建议尽快进行后续cct扫描。
在ld组患者中,介入性CCT后,经腰椎漏液的脑脊液引流开始缓慢而稳定,速度约为每小时5毫升。这导致计划每天通过腰椎路引流120毫升脑脊液。两组患者均可通过心室装置接受额外的脑脊液引流。脑室引流脑脊液的量根据临床需要确定,不受研究方案的规定。
为了提高脑脊液引流量的准确性,主要研究者强烈建议每隔一小时进行一次引流控制,在引流过量时停止。如果怀疑与腰椎引流有关的神经功能下降,必须立即关闭引流管。在进行CCT扫描后,12至24小时后可逐渐重新开始引流。
如果术后CCT或任何其他后续CCT扫描显示基底池受压或任何威胁性疝的迹象,ld组的腰椎脑脊液分流手术必须停止。通过腰椎路小心引流脑脊液可能仍然可行[14],但这是由当地调查员自行决定的,不建议这样做。对于由于神经损伤或其他医学原因需要镇静和机械通气的患者,必须进行颅内压监测。根据当地政策,可以使用实质或心室装置。如颅内压超过20mmhg,应中断经腰椎路进一步引流脑脊液,直至颅内压再次低于20mmhg。在高颅内压的情况下,谨慎的经腰椎路引流脑脊液仍是可行的[14],但这也是由当地调查员自行决定的。检测腰椎脑脊液分流安全性的方法可能是确定腰椎与颅内脑脊液压力的梯度[15].尽管很有希望,Earlydrain的研究人员明确表示这种方法是初步的和实验性的。如有疑问,不得行腰椎脑脊液分流术。
进一步使用经颅双相超声(TCD)、脑电图(EEG)、脑组织氧合记录、颈静脉球囊氧合测量、局部脑血流量测量、微透析或其他方法进行神经监测,由中心酌情决定,并根据其当地指南。尽可能以电子方式保存这些数据,以便事后分析。
根据当地指南,在初次出血后的第7至10天,常规进行CCT扫描以及常规数字减影血管造影(DSA)、CT血管造影或MR血管造影,以评估大血管的血管痉挛。如果假定是血管痉挛引起的DND发生,可随时进行血管造影。如果手术时间早于第7天至第10天,且患者此后无临床恶化,则省略第7天至第10天的血管造影。放射学证实的血管痉挛的治疗是根据当地的指导方针,而不是在Earlydrain研究方案中规定。它可能包括通过高血压性高血容量增加脑血流量,以及血管内球囊扩张或动脉内灌注血管扩张剂。
ld组在第7 ~ 10天脑血管显像后,停止腰侧脑脊液引流。如果在第7天之前进行脑血管成像,则在第8天停止腰椎引流。根据需要,可以在临床基础上进行。
脑脊液引流量及时间
患者随机分为腰椎引流组,每天引流120ml脑脊液,或每小时引流5ml,连续7天。如果由于临床原因,如脑积水患者需要大量的脑脊液引流,最好通过外脑室引流进行。
在初次出血后第7 - 10天对照血管造影术前,引流管应保持原位。对于完全活动的患者,当地研究人员可能决定在临床没有必要进行脑脊液引流的情况下更早地取出引流管。但连续引流不应少于4天,才能达到有效的研究效果。根据临床需要,腰椎脑脊液引流时间可延长至对照血管造影术之外。脑脊液引流量可以根据临床需要进行调整,不受进一步限制。
随机分配到对照组的患者在SAH后第7 - 10天计划进行对照血管造影术之前不应接受腰椎引流。如果患者出现脑积水,且最初没有放置EVD进行脑脊液引流,可根据当地研究者的判断安装腰椎引流管。这些患者在意向治疗分析中进行分析,但不适用于方案分析。
同意参与研究
在解释和同意特定的动脉瘤治疗后,寻求研究纳入的同意。因此,能够同意动脉瘤治疗的患者将被告知研究细节,他们可能同意也可能不同意参与。如果患者没有能力同意建议的治疗,应将治疗选择的条件告知法定代表,然后告知EARLYDRAIN研究。如果法定代表人根据患者的意愿知情同意该研究,则可以对患者进行随机分组。如果患者既没有能力给予知情同意,也没有法定代表人在适当的时间,可以要求一名不参与患者治疗也不参与试验的独立医生批准研究。后一种选择反映了德国法律的鲜明特点,地方伦理委员会可能允许,也可能不允许。
这一选项被引入到同意程序中,因为上述关于动脉瘤性蛛网膜下出血腰椎引流治疗的回顾性数据表明,该措施对患者有潜在的有益效果。因此,对于没有能力决定是否参与研究和没有法定代表人的患者,不应断然拒绝。
然而,根据德国法律,在这些延期同意的情况下,需要尽快设立法定代表人。根据我们的经验,这一法律程序需要从提案到设立法定代表人长达72小时的时间,因此需要独立医生事先同意纳入研究。一旦有法定代表人和/或患者能够再次同意研究,必须要求他或她做出知情同意。如果患者或其法定代理人在独立医生建议纳入研究后拒绝同意,则患者不再可能继续参与研究。然而,在这种情况下,要求患者或其法定代表人同意评估已经获得的数据。
向患者、法定代表人或独立医生详细解释研究时,应根据相关人员以前的医学知识及其教育水平,使用适当的解释和词语。在解释过程中,将定期询问相关人员是否理解所传达的信息,以及是否有任何问题。除了这些口头解释外,患者/法定代理人/独立医生将获得一份包含研究细节的小册子。在阅读小册子后,将给予相关人员尽可能多的时间来决定是否参加研究。
随机化
任何符合纳入标准且不违反排除标准的患者都可以参加EARLYDRAIN并随机接受或不接受腰椎引流,从而定义了LD和NoLD两个不同的组。
随机化通过一个专门的互联网网站进行,参与试验中心的所有当地研究人员都可以访问http://www.randomizer.at.不使用分层或最小化。在线随机化系统的安全措施。包含1。所有事务都被记录,2。审判监督委员会可以随时查阅和分析审判的审计记录。3.网络浏览器和随机程序之间的网络流量使用SSL加密(安全套接字层),并采用强力加密。
样本量计算
ISAT试验是目前最大的动脉瘤性蛛网膜下腔出血治疗试验,随访1年死亡率为8.1% ~ 10.1% [16].根据两项关于蛛网膜下腔出血后腰椎引流的回顾性研究数据,经盘取后减少15%至2.1%,经夹取后减少5%至3%。因此,两项研究的死亡率都要低得多,因此,它们的外部有效性可能会受到质疑。
在两项回顾性试验中,167 [12]及107 [13分别对患者进行了研究。腰椎引流术的效果是将“临床血管痉挛”的发生率降低34% [12]及40% [13),分别。
在上述研究中,“临床血管痉挛”一词包括不能由出血、脑水肿、脑积水、低钠血症、药物中毒、感染或癫痫解释的神经功能恶化。迟发性脑缺血(DCI)和血管痉挛是临床恶化的潜在原因。
以下统计计算是基于上述两项回顾性试验中明确定义的“迟发性神经功能缺损”亚型与SAH后6个月的临床结果高度相关的假设,这是EARLYDRAIN研究。
由于缺乏先前评估蛛网膜下腔出血腰椎引流后临床结果作为主要终点的研究,这一假设似乎是合理的。
在一项前瞻性临床试验中,为了评估DND的发病率从40%降低到20%,需要在两个研究组中各93名患者获得85%的幂,使用5%的alpha误差。为了考虑随机化过程中关于SAH临床和放射学分级的严重程度或治疗选择的可能不平衡,并便于对初始出血的严重程度进行预先计划的分析,计划的研究规模共包括并随机化300例患者。这一结果的幂值为85.2%,同样,使用5%的alpha误差,检测出在二分类修正Rankin量表上严重残疾率从50%下降到33%,这与回顾性试验对二分类GOS的效应量一致[12,13].EARLYDRAIN研究人员意识到,针对血管痉挛的以患者为中心的结果研究的样本量有其他更保守的计算,这表明可能有必要在单一试验中纳入超过5000名患者[17].如上所述,基于现有回顾性数据的功率计算并不能证实这么大的数字。除了可行性问题外,主要研究人员的临床经验考虑到预期的努力-收益比,并不能证明扩大试验以发现组间相当小的差异。
动脉瘤性蛛网膜下腔出血后腰椎引流的安全性
在上述两项回顾性研究中,腰引流组死亡率较低。两项回顾性研究均未提及腰椎引流的手术相关并发症[12,13].对于颅内压增高的患者,即使基底池受压,谨慎的腰椎脑脊液引流也可能是一种可行的治疗方法[14].提高安全性的可行策略是测定腰颅压梯度,并在压差增加的患者中停止腰脑脊液分流[15].
然而,在ct扫描显示颅内压升高或基底池受压的患者中,根据目前的医学知识水平,与腰椎引流相关的风险尚不清楚。在不清楚的病例中,研究者必须避免插入腰椎引流管。
结果评估
主要终点为6个月后的残疾,采用改良Rankin量表评估[18以0到2和3到6(6 =死亡)的分数进行了二分。评估由当地研究中心的盲眼调查人员亲自访问进行。此外,电话问卷也适用于使用改良的兰金量表进行结果评估[19].预后评估计划在整个数据集以及预先计划的分层子集上进行(例如,根据Hunt&Hess量表1-2和3-5的临床SAH分级[20.], CT分级依据Fisher I-III vs. IV [21])。
次要预后标准为:
6个月后死亡率
6个月后mRS评分为连续变量
第7 - 10天血管造影血管痉挛,定义为与初始数字减影血管造影相比口径缩小33%或更多
经证实血管痉挛的血管内抢救治疗,使用球囊扩张痉挛血管和/或动脉输注血管扩张剂
出院前最后一次CT扫描见梗死(因血管痉挛)
动脉瘤性蛛网膜下腔出血(SAH)后临床迟发性神经功能缺损的表现,直至急诊出院。
TCD在深度50-60 mm处的日平均流速
动脉瘤性蛛网膜下腔出血后初次住院治疗期间的死亡率
前六个月脑脊液分流器插入率
在前14天内出现脑脊液感染,根据CDC设备相关脑膜炎的修改标准定义(培养阳性,或细胞计数升高,红细胞/白细胞比率升高,乳酸升高和/或葡萄糖降低需要治疗)[22].
以下参数将被记录并用于关于主要和/或次要结局参数的预测器-/关联模型:
性别
年龄
亨特赫斯公司的录取成绩
从症状出现到入院的时间
动脉瘤位置
从症状出现到动脉瘤治疗的时间
动脉瘤的治疗方法:夹闭或盘绕或两者兼用
从症状出现到随机化的时间
从症状出现到治疗开始的时间(即在治疗臂插入腰椎引流)
入院到出院的时间
插入EVD(是/否)
EVD存在的持续时间
腰椎引流时间
EVD引流脑脊液量[ml]
腰椎引流脑脊液量[ml]
使用尼莫地平(是/否)
他汀类药物的使用(是/否)
镁的使用2+(是/否)
经颅多普勒超声在50- 60mm深度,每天1次(> 160 cm/s vs < 160 cm/s)
住院期间有脑脊液感染(是/否)
数据管理和监测机构
试验方案中规定的所有数据都将记录在患者的记录和标准化病例报告表格(crf)上,可提供原件和两份副本。调查医生负责适当地填写表格。柏林中风研究中心(CSB)的CEHRIS负责数据库开发、双输入数据采集、数据存储和验证。数据验证包括使用数据管理和调查医生之间的查询系统控制CRF中记录的数据的完整性、一致性和合理性。在解决了所有关于入组患者的疑问后,数据库关闭(试验结束)并转发给生物测定师进行评估。在所有评估完成后,最终报告和所有原始crf将交付给首席研究员。
该试验由CSB的脑卒中重症监护治疗组(ICTOS)监督和监测,包括开始和定期的现场访问、源数据验证和不良事件报告。所有数据管理和监督程序均按照CSB的标准操作程序(SOPs)、ICH-GCP指南(E6)和赫尔辛基宣言执行。
不良事件(AE)和严重不良事件(SAE)
除了试验开始后可能发生的AE和SAE外(与LD的插入同步),还有与固定动脉瘤相关的并发症:
手术相关并发症:手术治疗包括手术干预的已知风险。
与血管内治疗相关的并发症:血管内治疗包括已知与之相关的风险。
不良事件和严重不良事件的定义
术语“不良事件”(AE)描述任何体征、症状、综合征或任何疾病1。一名受试者在同意试验后新发生;对疾病的评估或治疗概念的安全性具有特别的兴趣。在本试验中,ae包括:
动脉或静脉血栓形成,
腰椎引流术的并发症,
任何SAE
AE一词与参与试验不存在因果关系。手术或血管内介入不一定被认为是声发射,但对声发射的治疗可能是必要的。不良事件分为严重(SAE)和非严重(AE)不良事件。
SAE是在试验期间发生的与以下相关的任何AE:
死亡
任何危及生命的情况,
再次住院或延长住院时间;
对健康状况的长期或严重限制,或
先天畸形。
文档
对ae的调查是对研究参与者的每次评估的一部分。任何AE都必须记录在CRF中。
每个SAE都必须记录在一个特殊的文件表格上,并必须在记录后24小时内报告给柏林的数据监控中心,但至少要在下一个工作日。
统计分析
所有数据均根据其平均值、中位数或频率(如适用)进行描述。在单因素分析中,以二分类改良Rankin评分作为主要结果变量进行研究。根据临床分级、fisher分级、脑室出血、实质出血、性别、尼莫地平或其他伴随药物治疗进行调整,进行多因素logistic回归建模。分析计划按照意向治疗和方案进行,不包括经腰椎引流脑脊液引流量偏离规定的5 ml/h或随机分为No-LD组时需要腰椎引流的患者。
临时的分析
纳入10例患者后的中期分析将解决安全性问题。本分析仅关注次要终点和平均死亡率,特别是住院期间的死亡率。在中期分析中,EARLYDRAIN学习没有停止。进一步安全分析的频率将根据数据和安全监测委员会(DSMB)的建议进行调整。
数据和安全监测委员会(DSMB)
试验的安全方面由DSMB监督。DSMB由一名独立的中风医生、一名神经外科医生和一名神经强化科医生组成,既不参与试验的计划和实施,也不参与试验。DSMB独立选举主席。DSMB负责试验方案的关键评估和改进建议,并监督试验过程。DSMB必须被告知安全性问题的结果,特别是在每10名患者入组后,每个治疗组中ae和sae的数量,但至少从第一个患者入组之日起每6个月被告知一次,而且当指导委员会认为有必要时也要告知。根据安全性方面的结果,DSMB将建议继续或停止试验。DMSB的成员亲自或通过电话进行协商,并向指导委员会报告他们的建议。
指导委员会
指导委员会由神经外科(Stefan Wolf,首席研究员)和神经学(Jürgen Bardutzky)项目经理以及两个主要试验中心的主任(Stefan Schwab和Peter Vajkoczy)组成。指导委员会负责试验的规划,包括资助,与参与中心合作制定试验方案,设计患者和法定代表人的信息和知情同意,批准试验方案和知情同意,包括法律当局和伦理委员会的后续修订,选择、验证和招募潜在的试验中心,设计CRF,在24小时/7天的基础上组织随机分配系统,包括一个试验电话热线。根据数据安全和监测委员会(DSMB)的建议,指导委员会决定初步终止试验。指导委员会也可在DSMB出于其他原因建议的情况下,初步停止试验。此外,指导委员会必须同意报告和公布试验结果。
讨论
在这里,我们描述了一项多中心前瞻性随机对照试验的设计,以调查早期腰椎引流是否能改善动脉瘤性蛛网膜下腔出血后的临床结果。
如果假定原发性出血通常发生在医院外,因为动脉瘤携带者通常是无症状的,那么除了动脉瘤本身的消除外,放射学上可检测到的血管痉挛导致的延迟性脑缺血是动脉瘤性SAH最重要的方面,它会导致大量的发病率和死亡率。这些实体的病理生理机制,并可能相互影响尚未充分了解。血管造影所见的动脉狭窄可能与不良临床结果高度相关,但假设预后决定因素更为多样化[6].为了解释动脉瘤性蛛网膜下腔出血后导致早期临床恶化的复杂因素,产生了相当抽象的术语“迟发性神经功能缺损”。然而,这些因素之间的相互作用及其对临床长期结果的影响尚不明确。
本研究认为,在大多数情况下DND是由血管造影可检测到的动脉狭窄引起的,包括DCI在内的DND的发生和x线血管痉挛是导致不良结果的主要因素。
自从尼莫地平作为预防DND和DCI的药物开发以来,国际指南中还没有纳入新的治疗策略。这就强调了寻找新的方法来预防和治疗DCI的必要性。
腰椎引流可以改善蛛丝马迹蛛丝马迹后的预后的假设来自于先前两项回顾性调查的结果,这两项研究表明对临床恶化的发展有有益的影响[12,13].然而,上述研究将“临床血管痉挛”的发展作为主要终点ARLYDRAIN研究的主要终点是6个月后的残疾程度,采用前瞻性盲法,使用mrs评分进行评估。因此EARLYDRAIN关注临床结果,对动脉瘤性蛛网膜下腔出血患者进行早期腰椎引流的益处给出直接结论。此外,通过选择临床结果作为主要终点,本研究的作者试图避免由于对DND的病因学和x线血管痉挛作为结果影响因素或仅仅是附带现象的作用的异质信念而产生的歧义。
对临床结果的关注也是EARLYDRAIN来自LUMAS试验(“蛛网膜下腔出血后腰椎引流”,NCT00842049)的研究。这项研究已于2011年2月完成,现正等待结果。
LUMAS试验是一项II期随机临床试验,主要终点是首次出血后3周内迟发性缺血性神经功能缺损的发生率。根据经改良的Rankin量表评分在发作后10天和6个月的临床结局是次要结局指标之一。LUMAS的重点是动脉瘤性蛛网膜下腔出血后腰椎引流的疗效。这次试验的结果将由EARLYDRAIN研究人员所采用方法的有效性和安全性。由于两项研究的主要终点和次要终点相反,但具有可比性,因此其结果提供了联合分析的机会。
缩写
- AE:
-
不良事件
- SAE:
-
严重不良事件
- 长官:
-
蛛网膜下腔出血
- LD:
-
腰椎排水
- No-LD:
-
无腰椎引流
- CSF:
-
脑脊髓液
- 有条件现金转移支付:
-
头颅计算机断层扫描
- 核磁共振成像:
-
磁共振成像
- 浴室:
-
经颅双相超声检查
- DSA:
-
数字减影血管造影术
- CRF:
-
病例报告表
- 夫人:
-
改良Rankin量表
- 非政府组织:
-
格拉斯哥结果量表
- EVD:
-
心室外引流
- DND:
-
迟发性神经缺损
- 局长:
-
迟发性脑缺血
- MCA:
-
大脑中动脉
- CSB:
-
柏林中风研究中心
- ICTOS:
-
中风重症监护治疗研究组/Charité柏林
- DSMB:
-
数据和安全监控板
- 亮度:
-
“蛛网膜下腔出血后腰椎引流”研究。
参考文献
范吉荣,林克尔GJ:蛛网膜下腔出血:诊断,原因和处理。大脑学报,2001,29(4):344 - 344。10.1093 /大脑/ 124.2.249。
动脉瘤与脑动脉的解剖变异。《病毒学》,1996,25(4):344 - 344。
Keyrouz SG, Diringer MN:蛛网膜下腔出血血管痉挛的预防与治疗。危重症护理,2007,11:220-10.1186/cc5958。
Crowley RW, Medel R, Dumont AS:血管造影血管痉挛与蛛网膜下腔出血后脑梗死密切相关。中国生物医学工程学报,2011,42:919-23。10.1161 / STROKEAHA.110.597005。
普鲁塔,汉森-施瓦茨J,德雷尔J:蛛网膜下腔出血后的脑血管痉挛:一个新的思想世界的时间。神经科学,2009,31:151-8。10.1179 / 174313209 x393564。
Diringer MN, Bleck TP, Claude Hemphill J:动脉瘤性蛛网膜下腔出血患者的危重护理管理:来自神经危重症护理学会多学科共识会议的建议。神经危重症护理,2011年
Allen GS, Ahn HS, Preziosi TJ:脑动脉痉挛——尼莫地平治疗蛛网膜下腔出血患者的对照试验。中华实用医学杂志,2003,26(3):349 - 349。10.1056 / NEJM198303173081103。
李志刚,李志刚,李志刚。脑血管痉挛的临床治疗研究进展。神经科学,2008,30:444-9。10.1179 / 174313208 x284089。
Komotar RJ, Hahn DK, Kim GH:终板开窗治疗动脉瘤性蛛网膜下腔出血后分流依赖性脑积水的疗效:一项系统综述。临床文章神经外科杂志,2009,111:147-54。
Kasuya H, Shimizu T, Kagawa M:持续引流脑脊液治疗蛛网膜下腔出血的疗效:108例患者的回顾性分析神经外科杂志,1999,28:56-9。10.1227 / 00006123-199101000-00009。
Widenka DC, Wolf S, Schurer L, Plev DV, Lumenta CB:动脉瘤性蛛网膜下腔出血后导致脑积水的因素。中华神经外科杂志,2000,34:56-60。
Klimo P, Kestle JR, MacDonald JD, Schmidt RH:蛛网膜下腔出血后腰椎引流脑脊液可显著减轻脑血管痉挛。中华神经外科杂志,2004,18(3):344 - 344。10.3171 / jns.2004.100.2.0215。
Kwon OY,金正日YJ,曹CS,李SK,赵可:外部的效用和好处后腰椎脑脊液引流血管内卷在动脉瘤性蛛网膜下腔出血。中华神经外科杂志,2008,43:281-7。10.3340 / jkns.2008.43.6.281。
张志刚,张志刚,张志刚。腰椎脑脊液引流治疗顽固性颅内压增高的临床疗效评价。中华神经外科杂志,2009,30(3):344 - 344。10.3171 / 2008.10.jns08293。
Staykov D, Speck V, Volbers B:腰室压力梯度对腰椎过度引流的早期识别。神经外科杂志,2011,68(5):1187-91。
Molyneux AJ, Kerr RS, Yu LM:国际蛛网膜下动脉瘤试验(ISAT)对2143例破裂颅内动脉瘤患者进行神经外科手术夹闭与血管内缠绕:对生存、依赖性、癫痫发作、再出血、亚组和动脉瘤闭塞的影响进行随机比较。《医学杂志》,2005,366:809-17。10.1016 / s0140 - 6736(05) 67214 - 5。
Kreiter KT, Mayer SA, Howard G:蛛网膜下腔出血中血管痉挛临床试验的样本量估计。中国生物医学工程学报,2009,40:2362-7。10.1161 / STROKEAHA.109.547331。
Rankin J: 60岁以上患者的脑血管意外。中华医学杂志,1997,2:1 - 3。
Lindley RI, Waddell F, Livingstone M, Warlow CP, Dennis MS, Sandercock PAG:简单的问题可以评估中风后的结果吗?脑血管杂志,1994,4:314-32。10.1159 / 000108501。
Hunt WE, Hess RM:颅内动脉瘤修复手术风险与介入时间相关。中华神经外科杂志,2008,28:14-20。10.3171 / jns.1968.28.1.0014。
费晓峰,李志强,李志强:计算机断层扫描显示蛛网膜下腔出血与脑血管痉挛的关系。神经外科杂志,1980,6:1-9。10.1227 / 00006123-198001000-00001。
Scheithauer S, Burgel U, Ryang YM:引流相关脑膜炎/脑室炎在神经外科和神经重症监护病房的前瞻性监测。中华神经外科杂志,2009,30(4):344 - 344。10.1136 / jnnp.2008.165357。
确认
我们非常感谢患者及其家属的知情同意并参与EARLYDRAIN在面临危及生命的情况时学习。除此之外,我们感谢Miriam Bauer为EARLYDRAIN网站http://www.earlydrain.de并为研究提供持续的支持。
资金
试验和参与都没有资金。
合作中心列表(正确的截止日期为30个th2011年6月)
柏林- Charité免费Universität: Jens Witsch, Stefan Wolf博士
德累斯顿-卡尔古斯塔夫Carus Universität: Tareq Juratli博士,Dino Podlesek博士
Erlangen - Friedrich Alexander Universität: PD Rainer Kollmar博士
弗莱堡- Albert-Ludwigs-Universität: PD博士Jürgen Bardutzky
gee ßen - Justus-Liebig-Universität: Marco Stein博士
海德堡- Ruprecht-Karls-Universität: Berk Orakcioglu博士
美因茨- Johannes-Gutenberg-Universität: Thomas Kerz博士
München - Klinikum Bogenhausen: Ludwig教授Schürer, David Schul博士
Neubrandenburg - Dietrich Bonhoeffer Klinikum: Michael J Fritsch博士
Tübingen - Eberhard-Karls-Universität: Martin Schuhmann教授
作者信息
作者及隶属关系
相应的作者
额外的信息
相互竞争的利益
作者宣称他们之间没有利益冲突。
作者的贡献
JB和SW负责方案的概念和设计,并负责研究协调。SS和PV设计了EARLYDRAIN并提供了重要的知识内容。JW起草最终稿,并提供研究中心的支持和协调。EJ组织学习中心协调,提供重要的知识内容。所有作者在提交出版前都批准了最终稿。
Jürgen Bardutzky, Jens Witsch对这项工作做出了同样的贡献。
作者提交的图片原始文件
下面是作者提交的原始图片文件的链接。
权利和权限
开放获取本文由BioMed Central Ltd授权发布。这是一篇开放获取文章,根据创作共用归属许可协议(https://creativecommons.org/licenses/by/2.0),允许在任何媒介上不受限制地使用、传播和复制,前提是正确地引用原始作品。
关于本文
引用本文
巴达茨基,J., Witsch, J., Jüttler, E。et al。EARLYDRAIN动脉瘤性蛛网膜下腔出血早期腰椎脑脊液引流的结局:一项随机对照试验的研究方案。试用12203(2011)。https://doi.org/10.1186/1745-6215-12-203
收到了:
接受:
发表:
DOI:https://doi.org/10.1186/1745-6215-12-203
关键字
- Nimodipine
- 脑脊液
- 延缓脑缺血
- 动脉瘤性蛛网膜下腔出血
- 法定代表人